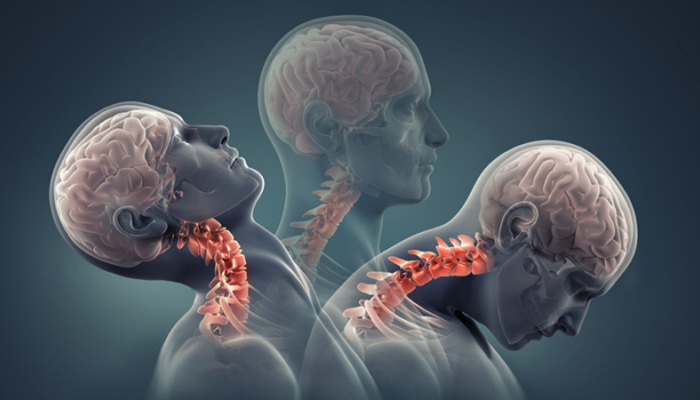
Болевые ощущения в шее после сна знакомы многим. С подобной проблемой сталкивается не менее 60% людей различного возраста – от молодого до пожилого. Некоторые из них отмечают появление боли именно после сна. Это нивелирует ночной отдых и оставляет неприятный отпечаток на весь грядущий день.
Ухудшается самочувствие, снижается трудоспособность, а при длительных симптомах страдает качество жизни. Почему так происходит и что нужно делать для устранения боли, подскажет врач.
Причины
Если болит шея после сна, то прежде всего нужно понять, с чем это связано. А причин тому может быть несколько: как самых банальных, так и достаточно серьезных. Бывает, что подобные ощущения появляются из-за неудобной позы во время отдыха, когда шея просто затекла.
Это самый благоприятный вариант, когда тревожиться не стоит. Нередко боль становится результатом переохлаждения, что особенно часто наблюдается у людей, работающих в помещении с включенным кондиционером. Но нельзя забывать и о возможности других состояний:
- Остеохондроза.
- Межпозвонковой грыжи.
- Спондилеза.
- Спондилоартроза.
- Ревматоидного артрита.
- Полимиозита.
- Болезни Бехтерева.
- Туберкулеза позвоночника.
- Остеомиелита.
- Травм.
Если шея болит не сзади, а спереди, то необходимо исключать заболевания щитовидной железы (тиреоидиты), глотки и гортани, лимфаденит. Отраженные симптомы появляются из-за патологии сердца, пищевода и средостения, рака легкого.
Но делать заключение о происхождении болевых ощущений можно лишь по результатам обследования. Понять, что послужило причиной утренней боли в шее – неудобная подушка или состояние посерьезнее – сможет только врач.
Симптомы
Боли в шее становятся ярким проявлением патологии опорно-двигательного аппарата, мягких тканей, сосудов и даже внутренних органов. Во многих случаях они провоцируются мышечным спазмом, воспалением, сжатием нервных корешков. Это основная жалоба среди тех пациентов, кто по разным причинам проснулся разбитым и усталым, не получив облегчения от ночного отдыха. Поэтому следует подробнее остановиться на характеристиках боли:
- Острая или тупая.
- Колющая, ноющая, стреляющая, пульсирующая.
- Возникает внезапно или нарастает постепенно.
- Локализуется в шее, отдает в голову, надплечье и грудную клетку.
- Усиливается при движениях головой и руками.
Из-за этого происходит ограничение подвижности в шейном отделе, что снижает функциональные возможности человека. Напряженные мышцы пальпируются в виде плотных валиков под кожей, расположенных около позвоночника.
Болезненны и паравертебральные точки – места выхода спинномозговых нервов. При локальном воспалении, например, миозите, краснеет кожа, появляется отечность тканей.
Если происходит сжатие нервных корешков, то клиническая картина дополняется признаками радикулопатии. Они являются следствием раздражения или выпадения функции сенсорных, двигательных и вегетативных волокон. К ним относят:
- Онемение, «ползание мурашек», покалывание.
- Снижение чувствительности.
- Мышечная слабость.
- Угнетение или оживление сухожильных рефлексов.
- Изменение окраски кожи.
Эти симптомы наблюдаются в тех зонах, за иннервацию которых отвечает пораженный корешок. Снижение мышечной силы и усталость также характерна для миопатий или миозитов – как локальных, так и системных. А при выраженной патологии позвоночного столба может страдать спинной мозг, в результате чего появляются парезы или параличи конечностей.
Кто-то просыпается с дискомфортом в шее, который проходит сам по себе, но для многих людей боли становятся источником серьезных проблем и спутником других симптомов.
Диагностика
Если болит шея после сна, то определить причину поможет дополнительное обследование. Оно предоставит информацию, которую невозможно получить при клиническом осмотре пациента. В диагностический комплекс входят инструментальные и лабораторные методы, среди которых нужно отметить следующие:
- Биохимия крови (маркеры воспаления, ревмопробы).
- Рентгенография в двух проекциях.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Нейромиография.
Дифференциальная диагностика расширяет список необходимых мероприятий. Для исключения сердечно-сосудистых заболеваний может потребоваться проведение ЭКГ, при патологии пищевода делают эндоскопию или рентгеноскопию с барием, а заболевания щитовидной железы требуют назначения УЗИ. Может потребоваться консультация невролога, вертебролога, ревматолога.
Лечение
Когда беспокоит боль в шее после сна, лечение будет зависеть от выявленной патологии. Но даже если подобное состояние стало следствием неудобной позы или переохлаждения, нужно обратить внимание на рекомендации врача. Это поможет устранить неприятные ощущения и предотвратить их появление в дальнейшем. А явная патология требует более активного лечения.
Общие рекомендации
Чтобы хорошо высыпаться, нужно иметь удобную подушку и матрац, лучше ортопедические. Это обеспечит правильное положение во время ночного отдыха, с учетом физиологических изгибов позвоночника и уменьшит вероятность появления боли.
Нужно избегать физической работы на сквозняках и резких перепадов температур, не находиться длительное время в статических позах. Боль часто требует покоя, поэтому днем рекомендуют носить шейный воротник Шанца, снимая его вечером.
Нормализация образа жизни при многих заболеваниях оказывает как профилактический, так и лечебный эффект.
Медикаментозная терапия
Лечить боли в шее помогают медикаментозные препараты. Они воздействуют не только на внешние проявления патологии, но и на ее механизм развития, а также причины. Лекарственные средства применяются только по назначению врача и согласно действующим стандартам оказания медицинской помощи, что минимизирует их побочные эффекты. При патологии опорно-двигательной системы, которая проявляется болью в шее, применимы такие препараты:
- Нестероидные противовоспалительные (Ксефокам, Диклоберл, Ларфикс).
- Миорелаксанты (Толперил, Мидокалм).
- Хондропротекторы (Артифлекс, Дона, Хондроксид).
- Витамины (Мильгамма, Нейромакс).
В легких случаях назначают местные формы лекарств – мазь, гель или крем. Они воздействуют локально, не имея системных эффектов. Поэтому, проснувшись с болью в шее, можно втирать в кожу такие препараты, как Диклак, Финалгон, Траумель С, Долобене.
А вот при выраженных симптомах могут делать даже паравертебральные блокады с новокаином или гормонами (Кеналог, Дипроспан). Медикаментозная терапия должна обеспечить быстрое улучшение состояния пациента и подготовить его к другим методам лечения.
Физиотерапия
Чтобы устранить острые признаки патологии, наряду с лекарственными средствами, применяются физиотерапевтические средства. Они оказывают локальный положительный эффект за счет улучшения кровотока и биохимических процессов в пораженных тканях, уменьшения воспалительных изменений и мышечного спазма. При болях в шее можно использовать такие процедуры:
- Электро- и фонофорез.
- Волновое лечение.
- Лазеротерапия.
- Рефлексотерапия.
- Гирудотерапия.
- Водо- и грязелечение.
Лечебная гимнастика
Вылечить боли в шее практически невозможно без физкультурных упражнений. Они должны разрабатываться индивидуально для каждого пациента, чтобы учитывать все особенности организма.
Гимнастика направлена на растяжение мышц, их укрепление и стабилизацию шейного отдела. Сначала выполняют простые наклоны и повороты головой, останавливаясь в достигнутом положении на 5–10 секунд. Затем проводят занятия с упражнениями постизометрической релаксации.
Положив ладони на лоб, затылок, теменную область или висок, создают сопротивление наклонам и поворотам головы. В это время мышцы статически напрягаются, после чего следует их расслабить, повторив такой цикл 10–15 раз.
Лечебная гимнастика должна проводиться регулярно и постепенно. Нельзя делать упражнения через боль.
Массаж
При лечении боли в шее хорошо помогает массаж. С его помощью достигается прогревание тканей, расслабление мышц и улучшение кровообращения. Уменьшаются воспалительные явления, провоцирующие неприятные симптомы.
Используют элементы поглаживания, растирания, разминания, надавливания. Однако, массаж шеи и воротниковой зоны должен проводиться после устранения острой боли, поскольку в противном случае только усилит ее.
Если после сна появились боли в шее, то лучше сразу обратиться к врачу. Он определит, с чем это связано и стоит ли вообще беспокоиться. А своевременное лечение покажет максимальный результат, вернув пациента к активной жизни.