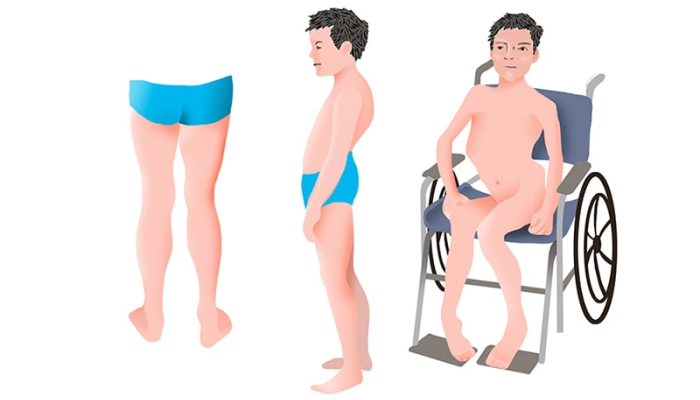
Мышечная дистрофия Дюшенна (миопатия) считается крайне тяжёлой наследственной болезнью с прогрессирующим течением, для которой характерно первичное поражение мышц. Это заболевание известно с середины позапрошлого столетия, когда невролог Гийом Дюшенн провёл комплексный анализ мышечной патологии и представил его научному сообществу. Выделяют несколько вариантов течения болезни, которые выделены в отдельные нозологические формы.
Миопатия Дюшенна фиксируется у одного младенца из 4 тысяч новорождённых детей. Среди всех классифицированных мышечных дистрофий эта форма считается наиболее распространённой.
Причины
Заболевания связывают с мутацией гена DMD, отвечающего за выработку белка дистрофина. Этот ген располагается на X-хромосоме. Основная функция белка дистрофина заключается в обеспечении структурной устойчивости специфического гликопротеинового комплекса, который находится на базальной мембране мышечной клетки. Как правило, миопатией Дюшенна страдает мужской пол. В то же время женщины могут быть носителями болезни.
Клиническая картина
Миопатия Дюшенна начинает проявляться у мальчиков до 5 лет. У ребёнка наблюдается быстрая утомляемость. Он часто падает, ему достаточно трудно подняться даже по лестнице. Какие клинические симптомы будут характерны:
- Прогрессирующая слабость в ногах.
- «Утиная» походка. При ходьбе старается опираться на передний отдел стопы.
- Со временем слабость в мышцах переходит на верхние конечности, шею, торс.
- Выявляется псевдогипертрофия. Икроножные и дельтовидные мышцы увеличены в размерах за счёт жировой и соединительной ткани.
- Низкая выносливость.
- Контрактуры (ограничение подвижности) в суставах рук и ног.
- Тяжело стоять без посторонней помощи.
- С большим трудом поднимается с кровати.
- В 8–10 летнем возрасте уже не могут самостоятельно ходить.
- Выраженные искривления позвоночного столба.
- Прогрессирующая мышечная дистрофия приводит к развитию паралича.
- Примерно с 12 лет практически все пациенты не могут обойтись без инвалидной коляски.
Довольно-таки рано отмечается поражение миокарда. Дети жалуются на одышку и появление болезненных ощущений в области сердца. Обычно летальный исход связан с тяжёлыми проблемами с дыхательной системой и сердцем. Средняя продолжительность жизни пациентов варьирует от 20 до 30 лет. Встречаются единичные случаи, когда люди с мышечной дистрофией доживали до 40 лет.
У большинства больных серьёзных психических отклонений не обнаруживается, но всё зависит от индивидуальных особенностей и наследственной предрасположенности.
Диагностика
Характерная клиническая картина предоставляет весомые основания заподозрить мышечную дистрофию. Лабораторно-инструментальная диагностика заболевания состоит из следующих методов:
- ДНК-тест.
- Электромиография.
- Биопсия мышечных волокон.
- Пренатальная диагностика.
Благодаря новейшим технологиям можно провести генетическое тестирование, которое позволяет выявить мутации. В превалирующем большинстве случаев молекулярно-генетический анализ подтверждает результаты других методов диагностики.
Электромиография даёт возможность оценить состояние скелетных мышц и сделать вывод, что слабость обусловлена поражением мышечных волокон, а не нарушением нервной проводимости.
Если генетическое тестирование не выявило мутаций, то могут прибегнуть к проведению биопсии мышечных волокон. В процессе этой манипуляции берут совсем небольшой образец ткани и проводят гистологическое исследование. При не обнаружении в мышечной ткани белка дистрофина, можно с достаточно высокой вероятностью утверждать, что у пациента мышечная дистрофия Дюшенна. Следует отметить, что современные ДНК-тесты стали более точными, и биопсию мышечных волокон применяют всё реже.
В случае, когда мать и отец являются носителями мутационного гена, весьма высок риск рождения ребёнка с этой наследственной патологией. Имеется ли наследственный дефект у плода – это можно определить с помощью методов пренатальной диагностики:
- Биопсия хориона проводится на 11–14 неделях.
- Амниоцентез допустим после 15 неделе.
- Взять кровь у плода возможно на 18 неделе.
При выборе того или иного метода пренатальной диагностики следует руководствоваться рекомендациями врача-генетика. Проведение специальных исследований на ранних сроках вынашивания плода позволяет своевременно прервать беременность в случае выявления наследственной патологии. Вместе с тем, используя эти методы диагностики, повышается риск развития выкидыша в дальнейшем.
Ведущим клиническим симптомом миопатии Дюшенна является прогрессирующая мышечная слабость, обусловленная атрофическими изменения в мышцах.
Лечение
К сожалению, на сегодняшний день эффективного лечения, которое поможет избавить пациента от наследственной миопатии Дюшенна, не существует, также как и от остеопетроза. Учитывая результаты последних клинических исследований, большие надежды возлагают на применение стволовых клеток, которые должны будут заменить патологические мышечные волокна. Тем не менее сейчас лечение носит симптоматический характер, и его основная задача постараться улучшить качество жизни пациента. Какие лечебные методы применяются:
- Медикаментозная симптоматическая терапия.
- Поддержка дыхательной функции.
- Использование различных ортопедических средств (фиксирующие ремни, корсеты и др.).
- Физиотерапевтические процедуры.
- Массаж.
- Лечебная физкультура.
Несмотря на все старания современной медицины, миопатия Дюшенна остаётся неизлечимым заболеванием.
Симптоматическая терапия
При использовании медикаментозного лечения отмечается положительная динамика в течение наследственной мышечной дистрофии Дюшенна.
Дстаточно часто применяют глюкокортикостероиды (Преднизолон, Дефлазакорт), которые помогают замедлить патологический процесс в мышечных волокнах. Терапевтический курс стероидными препаратами способствует увеличению мышечной силы и уменьшению выраженности некоторых клинических симптомов.
Однако эффект от их применения сохраняется непродолжительное время и высок риск возникновения побочных реакций.
Кроме того, были проведены клинические исследования по использованию лекарственных препаратов из группы бета-2-агонистов. У пациентов с миопатией Дюшенна они увеличивали мышечную силу, но не замедляли прогрессирование болезни.
Динамический контроль проводился в течение года. Поэтому трудно говорить о долгосрочном эффекте применения этой группы препаратов для лечения наследственной патологии.
Поддержка дыхания
Прогрессирование заболевания неизбежно приводит к появлению серьёзных проблем с дыханием, также как и при амиотрофическом склерозе. Необходимость использования искусственной вентиляции лёгких определяют по уровню насыщенности крови кислородом.
В настоящее время представлен широкий выбор различных портативных аппаратов, позволяющих сделать это в домашних условиях. Как правило, искусственная вентиляция лёгких уже требуется в подростковом возрасте. Но бывают случаи, когда и в 20 лет, пациенты не нуждаются в поддержке дыхательной функции.
Если дыхательная маска не обеспечивает достаточного насыщения крови кислородом, может быть проведена:
- Интубация (введение специальной трубки в трахею через нос или рот).
- Операция трахеостомия (введение трубки через разрез трахеи на передней поверхности шеи).
Продолжительность применения искусственной вентиляции лёгких зависит от функционирования дыхательной системы. При падении жизненной ёмкости лёгких ниже 30% от нормальных показателей следует постоянно пользоваться подобными устройствами. Современные виды транспортных аппаратов искусственной вентиляции достаточно компактны и удобны в эксплуатации.
По уровню креатинфосфокиназы в крови можно судить о степени развития и прогрессирования мышечной дистрофии Дюшенна.
Лечение стволовыми клетками
Сегодня активно ведутся клинические исследования по разработке эффективного лечения от наследственной миопатии. Одно из перспективных направлений считается применение стволовых клеток. Учёные полагают, что эти клетки при определённых условиях способны будут заменить повреждённые мышечные волокна.
Кроме того, не менее перспективным является генная терапия. Например, немалый интерес для лечения наследственной мышечной дистрофии Дюшенна представляет активация гена, отвечающего за выработку утрофина. Как выяснилось, этот белок, по сути, считается аналогом дистрофина. Активировав продукцию утрофина, можно будет частично восполнить недостаток дистрофина в мышечных волокнах.
Лечебная физкультура
Каждому пациенту с миопатией Дюшенна показана лечебная физкультура, целью которой является предупреждение и замедление развития контрактур (ограничения подвижности в суставах), а также улучшение мышечного тонуса и силы. Начинать заниматься ЛФК необходимо как можно раньше, сразу после появления первых признаков патологии.
Уровень физической нагрузки и комплекс упражнений определяют индивидуально, учитывая степень тяжести заболевания и общего состояния пациента.
Существуют отдельные реабилитационные центры, где целенаправленно занимаются с людьми, имеющими подобного рода нарушения. В среднем за год проходят 3–4 курса ЛФК. В перерывах между плановыми физиотерапевтическими курсами рекомендуют самостоятельные занятия лечебной физкультурой в домашних условиях.
Большинство родителей после предварительного инструктажа со специалистом вполне справляются с этой задачей.
Если позволяет состояние пациента и имеется возможность, можно посещать бассейн. Плавание и упражнения в воде оказывают весьма благотворное влияние на организм ребёнка, страдающего столь тяжёлым недугом. Многие специалисты считают, что при отсутствии противопоказаний занятия в бассейне необходимо рекомендовать каждому пациенту с наследственной мышечной дистрофией.
Отсутствие умеренной физической активности способствует прогрессированию миопатии Дюшенна.
Массаж
В лечении мышечной дистрофии задействуют особые методики массажа. Добиться улучшения тонуса мышц является основной задачей массажиста.
Рекомендуется систематически и регулярно проходить терапевтические курсы. В большинстве случаев врачи стараются обучить родственников стандартным методикам, чтобы параллельно можно было самостоятельно выполнять массаж в домашних условиях.
Положительный эффект отмечается у пациентов, лечение которых включало сочетание занятий лечебной физкультурой, физиотерапевтических процедур и сеансов массажа.
Физиотерапия
Комплексное симптоматическое лечение миопатии Дюшенна практически всегда включает физиотерапевтические процедуры. На какой эффект можно рассчитывать от применения этих терапевтических методов:
- Активация метаболических процессов и улучшение трофики в мышечной ткани.
- Подавление дистрофических изменений в мышцах.
- Нормализация периферического кровообращения и микроциркуляции.
- Улучшение нервно-мышечной проводимости.
Пациентам с мышечной дистрофией могут назначать следующие физические методы лечения:
- Электрофорез.
- Лазеротерапия.
- Гидромассаж.
- Бальнеотерапия.
- Инфракрасное облучение.
- Ультрафонофорез.
Прогноз
При миопатии Дюшенна патологический процесс распространяется на все виды мышц: скелетные мышцы, миокард, гладкая мускулатура бронхов и др. Обычно средняя продолжительность жизни не превышает 30 лет.
В единичных случаях пациенты с наследственной мышечной дистрофией могут дожить 40-летнего возраста. Правильная организация ухода за больным и использование всех современных средств, способных облегчить его состояние, позволяет увеличить продолжительность жизни.
Основным методом профилактики заболевания является пренатальная диагностика. Выявив серьёзную наследственную патологию на ранних сроках вынашивания плода, вы сможете сделать своевременное прерывание беременности.