В неврологии существует множество симптомокомплексов, именуемых синдромами. Как правило, они являются следствием какого-либо заболевания. Синдромальный диагноз чрезвычайно важен в диагностике патологий центральной и периферической нервной системы, так как он позволяет определить топику и уровень поражения. Достаточно часто в практике врачей встречается синдром Клода-Бернара-Горнера.
Синдром Клода-Бернара-Горнера
Синдром Клода-Бернара-Горнера – это результат нарушенной работы симпатической нервной системы, а точнее, того ее участка, который отвечает за иннервацию глаза.
Для того, чтоб веки двигались, зрачок сокращался и расширялся, а глазная щель оставалась открытой, необходима слаженная работа мышц и нервных волокон. При синдроме Горнера функции глазных мышц серьезно страдают.
В образовании симпатических нервных путей глаза принимают участие волокна нейронов трех порядков. Они образуют достаточно сложный путь, однако понимание отдельных его отрезков поможет представить причины и последствия различных поражений на этом уровне.
Симпатическая иннервация глазных мышц
Нервные волокна первого порядка – это путь от гипоталамуса до центра Будже-Веллера, который расположен в спинном мозге на уровне шейных и грудных позвонков. Он носит название «цилиоспинальный центр». Нейроны первого порядка проходят через ствол мозга.
Далее нервные волокна в составе спинномозговых нервов и нервных корешков покидают позвоночник и распространяются дальше, до звездчатого и среднего симпатического шейного узлов. Заканчиваются они в верхнем шейном симпатическом узле, и этот путь называется преганглионарным.
Оттуда нервные волокна третьего порядка в качестве сосудистого сплетения внутренней и общей сонных артерий достигают пещеристого синуса, а вместе с глазной артерией – глазницы. На этом отрезке они называются постганглионарными.
Нервные волокна регулируют работу следующих мышц:
- Мышцы, расширяющей зрачок.
- Мышцы хряща верхнего века.
- Гладких мышц клетчатки глазницы.
Если поток нервных импульсов выключить на любом уровне, возникает ряд характерных симптомов, которые и объединили в этот синдром.
Симптомы
Симптоматика этой патологии достаточно яркая, и часто неврологический диагноз устанавливается во время первого осмотра пациента.
Но наиболее характерна для синдрома Горнера следующая триада признаков:
- Опущение века, или птоз.
- Сужение зрачка, или миоз.
- Уплощение, западение глазного яблока, которое называется энофтальмом.
Также важным диагностическим признаком является ангидроз. – отсутствие потоотделения с одной стороны лица.
Птоз
При синдроме Горнера наблюдается птоз верхнего и нижнего век. При выраженной форме край века может даже достигать зрачка. Но чаще встречаются более легкие варианты патологии, с незначительным опущением. Они могут быть незаметными для других людей и даже врача.
Иногда при этом синдроме наблюдается птоз только нижнего века. В таком случае он называется «перевернутый птоз».
Опущение верхнего века и некоторый подъем нижнего из-за пареза мышц приводит к тому, что глазная щель сужается. Это затрудняет видимость, нарушает зрение.
Таким образом, птоз век при синдроме Горнера является не только косметическим дефектом.
Миоз
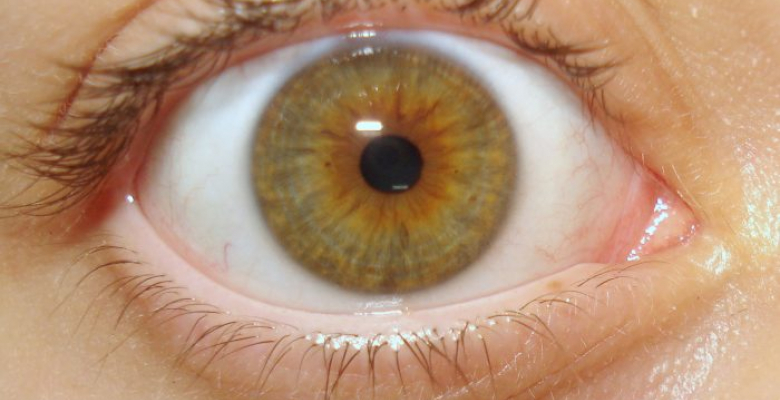
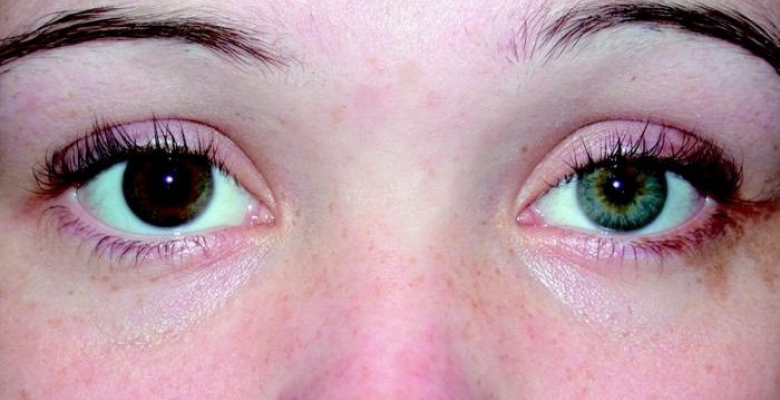
При этой патологии можно заметить, что зрачок на пораженной стороне уже, чем на здоровой. Такой признак – разные диаметры зрачков – носит название анизокории.
Однако не всегда отличие бывает хорошо выражено. При дневном свете такой симптом можно не заметить. Но в темном помещении, когда зрачки расширены, разница в их диаметре видна более отчетливо.
При легкой форме патологии, чтобы достоверно определить сужение зрачка, используются фармакологические тесты.
Наиболее известной считается проба с 4% кокаином. После закапывания лекарства в глазную щель должно произойти расширение зрачка. Но при синдроме Горнера этого не случается, либо он расширяется незначительно.
Если же ответ на фармакологическое тестирование положительный, значит, опущение верхнего века и суженный зрачок между собой не связаны, в их основе лежат другие патологические процессы.
Энофтальм
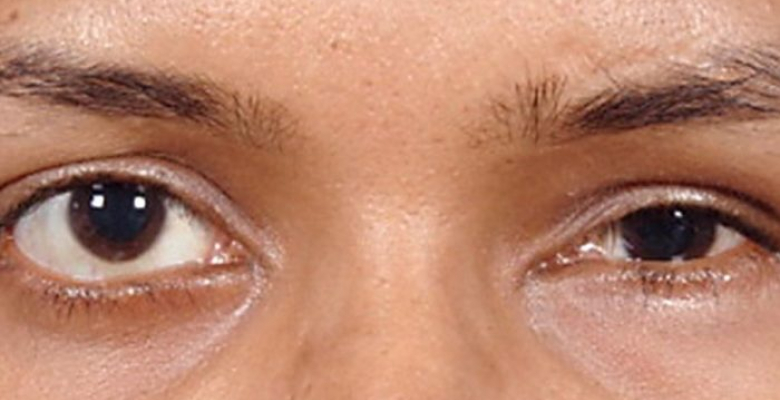
В практической неврологии гораздо чаще встречается экзофтальм – выпячивание глазного яблока. Эту патологию достаточно легко определить. В отличие от нее энофтальм не всегда заметен.
Нарушение симпатической иннервации глаза приводит к тому, что глазное яблоко уплощается, как бы западает внутрь. Глубина уплощения, как правило, не превышает 1–2 мм. Именно с этим связаны затруднения в диагностике энофтальма.
Ангидроз
Ангидроз – это снижение или полное прекращение потоотделения на соответствующей половине лица. Такой признак наблюдается в пяти процентах случаев, если повреждены преганглионарные волокна. При этом потоотделение будет нарушаться на всей половине лица.
Бывают и менее тяжелые варианты. В такой ситуации ангидроз возникает лишь на стороне носа и внутреннем участке лба. Это характерно для постганглионарного поражения.
Ангидроз часто сопровождается расширением капилляров на соответствующей половине лица. Это происходит из-за выпадения сосудосуживающей способности сосудов. Следствием такого процесса является покраснение кожи на определенном участке.
Другие симптомы
Также при этой неврологической патологии могут наблюдаться и другие глазные симптомы. Чаще всего встречаются следующие:
- Преходящее нарушение аккомодации в виде ее усиления.
- Изменение свойств слезной жидкости, ее вязкости.
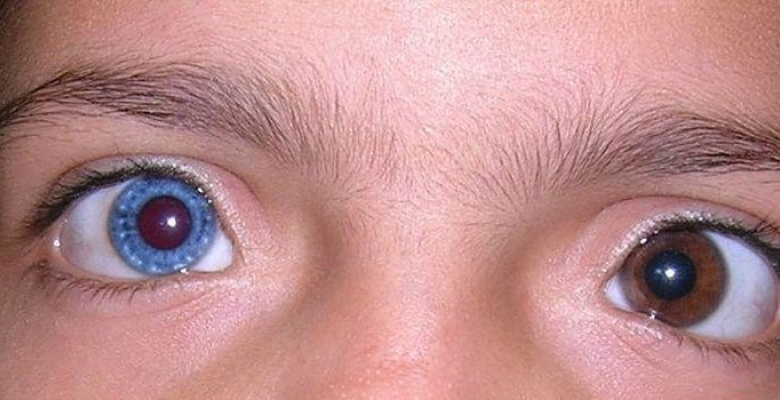
- Изменение цвета радужки на одной стороне – гетерохромия.
Гетерохромия встречается при врожденном синдроме Горнера и чаще всего ее можно наблюдать у детей. У них радужка имеет серо-голубоватый оттенок.
Причины возникновения патологии
Синдром Горнера возникает по различным причинам. По происхождению выделяют три основные варианта патологии:
- Врожденный.
- Приобретенный.
- Ятрогенный.
Кроме того, синдром можно классифицировать и по уровню поражения. В зависимости от того, нейроны какого порядка повреждаются, клинические проявления будут различаться. Однако такое разделение имеет практическое значение лишь для невропатологов и нейрохирургов.
Врожденный вариант
Из всех случаев синдрома Горнера у детей около 50% составляет врожденный вариант. Такие пациенты подлежат обязательному обследованию – КТ или МРТ органов грудной клетки и шеи, ультразвуковому исследованию сосудов.
Наиболее частые причины врожденной патологии – это:
- Родовая травма, особенно повреждение плечевого сплетения.
- Новообразования носоглотки.
- Опухоли ЦНС.
- Нейробластома.
- Врожденная форма цитомегаловирусной инфекции.
- Внутриутробное заражение ветряной оспой.
- Идиопатический синдром Горнера, при котором основное заболевание выявить не удается.
- Недоразвитие внутренней сонной артерии. Эта патология диагностируется с трудом за счет развитого коллатерального мозгового кровообращения.
Приобретенный вариант
Группа заболеваний, приводящих к возникновению этого симптомокомплекса, достаточно обширна. Наиболее часто он развивается вследствие следующих патологий:
- Инфаркт головного мозга.
- Демиелинизирующие болезни (рассеянный склероз).
- Сирингомиелия.
- Боковой амиотрофический склероз.
- Травмы.
- Опухоли различных локализаций.
- Синдром шейного ребра.
- Герпетический энцефалит.
Изредка к его появлению приводят межпозвонковые грыжи шейного отдела позвоночника. Однако на их долю приходятся лишь около двух процентов всех случаев.
Раньше эта патология встречалась при бульбарной форме полиомиелита. В настоящее время такой вариант не наблюдается вследствие вакцинации от этой болезни.
Отдельного внимания заслуживает злокачественное поражение легких – опухоль Панкоста.
Опухоль Панкоста
Опухоль Панкоста – это верхушечный рак легкого. Он характеризуется быстрым ростом и при распространении затрагивает все расположенные рядом структуры. Опухоль поражает и звездчатый нервный узел, что вызывает появление синдрома Горнера.
Развитие птоза, миоза и энофтальма у пациентов среднего и пожилого возраста без другой неврологической симптоматики всегда подозрительно в отношении болезни Панкоста. Особенно вероятным диагноз становится, если присоединяются бронхолегочные симптомы – кашель, одышка, мокрота с кровью.
Также пациент может отмечать выраженное снижение веса, слабость, утомляемость. Обязательным в такой ситуации является исследование органов грудной клетки.
Ятрогенный вариант
Ятрогенный синдром Горнера возникает при проведении хирургических операций на органах грудной клетки и шеи. При этом могут поражаться нервные пути и ганглии, что приводит к появлению характерного симптомокомплекса.
Чаще всего это происходит после операций на следующих органах:
- Щитовидной железе.
- Глотке и гортани.
- Легких при опухолевом процессе и туберкулезе.
- Шейных позвонках при их передней декомпрессии и стабилизации.
Лечение

Вылечить синдром Горнера невозможно, не устранив основное заболевание. Жизни он не угрожает, однако причиняет пациентам значительные косметические неудобства.
Иногда невропатологи проводят симптоматическую терапию. Для этих целей глазные мышцы стимулируют слабыми токами. Такая процедура достаточно болезненна.
Если эта патология приводит к серьезному косметическому дефекту, то помочь может только пластический хирург.
Синдром Горнера не является самостоятельной патологией и далеко не всегда нуждается в лечении. Но он может быть признаком опасных заболеваний и обязательно требует тщательного диагностического поиска.