Среди деформаций скелетной системы нередко встречается поражение грудной клетки. Поскольку она является костным каркасом и вместилищем для жизненно важных внутренних органов, то искривления представляют не только эстетическую проблему, но и могут создавать неблагоприятные условия для функционирования легких, сердца, крупных сосудов, пищевода. А последние особенно выражены в ситуациях, когда наблюдается впалая грудь.
Причины
Когда говорят о впалой грудной клетке, то прежде всего имеют в виду ее воронкообразную деформацию. Эта ситуация имеет различное происхождение.
Такое искривление может быть врожденным, обусловленным дефектом закладки и эмбрионального развития костно-хрящевых структур, их неравномерным ростом и другими диспластическими явлениями. Возможна роль изменений в диафрагме: укорочения мышечных волокон или связок.
В ряде случаев наблюдается семейное наследование патологии. Также врожденная деформация грудной клетки у детей может появиться из-за особенностей расположения в утробе матери – давление согнутым коленом, локтем, пяткой или подбородком – особенно в условиях маловодия.
Кроме врожденных случаев, существенная доля в структуре деформаций отводится различным заболеваниям детского и зрелого возраста. Приобретенный характер воронкообразной грудины связан с такими процессами в костной системе:
- Рахитом.
- Травмами.
- Туберкулезом.
- Остеопорозом.
- Остеомиелитом.
- Опухолями и метастазами.
Причина искривления может скрываться и в структурах, занимающих грудную полость. При гнойно-воспалительных заболеваниях средостения, плевры и легких нередко формируются плотные соединительнотканные волокна, мешающие нормальному развитию костного каркаса, в результате чего развивается рубцово-втянутая грудная клетка.
Грудная клетка может впасть из-за врожденных аномалий или патологических процессов воспалительной, обменно-метаболической, травматической и опухолевой природы.
Классификация
Воронкообразная грудина имеет несколько разновидностей. Классификация патологии предусматривает деление на степени и формы с учетом величины, вида деформации и ее клинического течения. Тяжесть искривления во многом определяется глубиной западения грудной клетки:
- 1 степень – до 2 см.
- 2 степень – до 4 см.
- 3 степень – более 4 см.
С учетом функциональных нарушений в дыхательной и сердечно-сосудистой системах, воронкообразная деформация имеет компенсированное, субкомпенсированное и декомпенсированное течение. А в зависимости от морфологических особенностей, аномалия бывает:
- Плосковоронкообразной.
- Пологой.
- Крючкообразной.
- Круглой или овальной.
- Симметричной.
- Асимметричной (лево- или правосторонней).
Указанные характеристики важны для постановки диагноза и планирования дальнейшей лечебной тактики, ведь каждый из случаев требует индивидуального подхода.
От того, как и насколько серьезно деформирована грудная клетка, зависит клиническое течение патологии и, соответственно, перечень мероприятий, необходимых для коррекции аномалии.
Симптомы
Клиническая картина деформации состоит из локальных симптомов и нарушения функции внутренних органов.
новорожденных впалая грудная клетка диагностируется визуально по небольшому углублению в месте соединения с ребрами и мечевидным отростком.
Нужно отметить, что чаще страдают мальчики. Характерным симптомом является парадоксальное дыхание: в момент крика или плача у ребенка наблюдается не выпячивание грудины, а, наоборот, ее западение.
Степень деформации постепенно усиливается, начинает появляться компенсаторная выпуклость в районе реберных дужек, а под ними формируется специфическая борозда. По мере роста ребенка отмечаются и другие морфологические признаки:
- Усиление грудного кифоза.
- Сколиоз.
- Опущение плеч.
- Выпуклый живот.
- Ограничение экскурсии грудной клетки.
- Гипотрофию дыхательных мышц.
- Исхудание.
Окончательное формирование воронкообразной груди наблюдается в подростковом возрасте, когда происходит половое созревание. Из функциональных нарушений стоит отметить стридорозное дыхание у новорожденных, склонность к частым респираторным инфекциям и хроническим пневмониям у более старших детей. Нарушение газообмена в легких провоцирует тканевую гипоксию, расстройства метаболических процессов, смещение кислотно-основного баланса крови.
Ребенок с деформированной грудью часто отстает в физическом развитии от сверстников, астенизирован, жалуется на повышенную утомляемость, имеет более слабую мышечную систему и вегетативные нарушения. Страдает и психическое состояние: дети становятся застенчивыми, апатичными, формируется отчуждение и негативизм. Эти изменения, наряду с морфологической неполноценностью и функциональной недостаточностью, мешают им вести полноценную жизнь и активно адаптироваться в социуме.
Симптомы впалой грудной клетки у мужчин молодого и зрелого возраста также не ограничиваются одним лишь визуальным дефектом. В клинической картине присутствуют различные искривления позвоночного столба, которые подверглись прогрессированию. Могут беспокоить боли в спине и сердечной области, аритмии, одышка; повышается риск раннего остеохондроза, гипертонической болезни.
Клинические признаки воронкообразной деформации состоят из локальных нарушений в скелетной системе и дисфункции органов грудной клетки.
Дополнительная диагностика
Наряду со врачебным осмотром, диагностировать впадину в грудной клетке помогают дополнительные методы. Одни из них указывают на сам костный дефект, а другие необходимы для подтверждения функциональных нарушений, его сопровождающих. Таким образом, пациентам показаны следующие исследования:
- Рентгенография в двух проекциях.
- Томография (компьютерная и магнитно-резонансная).
- Электрокардиография.
- УЗИ сердца и сосудов.
- Спирометрия.
Полноценное обследование ребенка и взрослого с впалой грудиной невозможно без участия смежных специалистов: ортопеда-травматолога, кардиолога и пульмонолога. И лишь после получения всех результатов можно говорить о дальнейшей лечебной коррекции.
Лечение
Лечить деформацию грудной клетки важно сразу же после выявления. И лучше это сделать еще в дошкольном возрасте, пока костная система характеризуется пластичностью и продолжающимся ростом. Какие методы использовать для коррекции воронкообразной груди, подскажет врач.
Консервативное
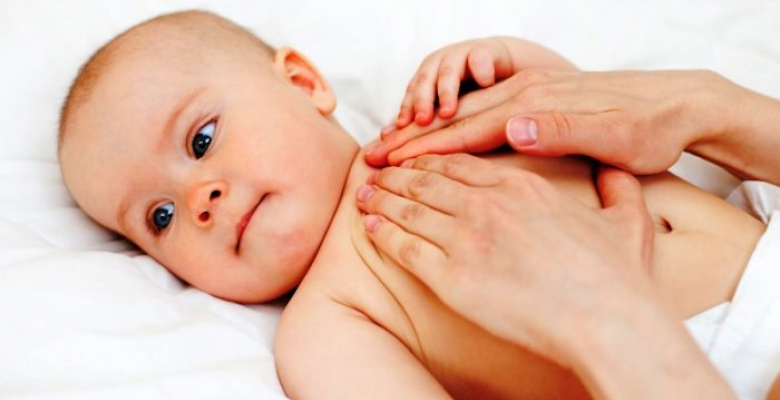
Эффективность консервативного лечения напрямую зависит от времени его начала. Неоперативной коррекции хорошо поддается деформация грудной клетки у детей 1 степени. При такой патологии показаны:
- Массаж (груди, спины, верхних конечностей).
- Дыхательная гимнастика.
- Плавание.
- Физиопроцедуры (гипербарическая оксигенация, электромиостимуляция).
Важно обучить ребенка правильному дыханию с «напряженным выдохом», когда воздух выходит через сомкнутую голосовую щель. Одновременно с лечением первичной деформации, необходимо заняться и состоянием позвоночника, т. е. лечением и профилактикой кифоза.
Но при этом следует помнить, что использование корсетов противопоказано, поскольку они дополнительно ограничивают дыхательные экскурсии грудной клетки. Консервативные мероприятия показаны при лечении начальных стадий воронкообразной деформации у детей.
Хирургическое
Показаниями к оперативному вмешательству являются выраженные искривления (2 и 3 степени), которые, кроме значительного косметического дефекта, сопровождаются расстройством функции дыхательной и сердечно-сосудистой систем, а также провоцируют нарушения психологического статуса пациента.
Наилучшее время для хирургической коррекции воронкообразной груди – подростковый возраст (9–12 лет), однако четких указаний относительно этого нет. Правда, многие авторы все же не рекомендуют оперировать детей до 3 лет жизни, так как у них нет серьезных функциональных отклонений.
Выбор хирургического метода определяется особенностями самой деформации и сопутствующими нарушениями в костно-хрящевой системе. В основном применяют радикальные операции, являющиеся различными вариантами торакопластики: стернотомию, хондротомию, резекцию реберного хряща и их сочетания.
Этими способами устраняют костные дефекты на грудной клетке (впадины и выступы), тем самым расширяя ретростернальное пространство. Дальнейшая фиксация участков, подвергшихся пластике, осуществляется одним из методов:
- Наружным вытяжением.
- Металлическими пластинами, винтами и скобами.
- Костными трансплантатами.
В раннем послеоперационном периоде важно следить за дыхательными и гемодинамическими показателями, общим состоянием пациентов. Проводят антибактериальную терапию, дренируют средостение. В качестве восстановительного комплекса показаны дыхательная гимнастика и лечебные упражнения, физиотерапия и санаторно-курортное лечение.
Только своевременная коррекция и комплексный индивидуальный подход помогут устранить впалую грудь и предупредить осложнения со стороны внутренних органов, создав пациенту эстетический внешний вид и обеспечив психологический комфорт.